نحوه آزمایش اسپرم
آنالیز اسپرم بهترین زمان برای آزمایش اسپرم طبیعی و نرمال معمولاً اولین آزمایشی است که برای بررسی احتمال ناباروری در مردان انجام میشود. در آزمایش آنالیز اسپرم، علاوه بر میزان مایع منی تولید شده توسط مردان، کمیت و کیفیت اسپرم نیز در نمونه مایع منی بررسی خواهد شد. تجزیه و تحلیل مایع منی، که به عنوان آزمایش شمارش اسپرم نیز شناخته می شود، سلامت و زنده ماندن اسپرم مردان را تجزیه و تحلیل می کند.
اندازه گیری سلامت اسپرم
منی مایع حاوی اسپرم به اضافه سایر مواد قندی و پروتئینی است که در طول انزال آزاد می شود. آزمایش اسپرموگرام اولین نوع آزمایشی است که از آقا خواسته میشود تا نمونه منی را در یک ظرف استریل تهیه کند. این آزمایش اطلاعات زیادی در مورد کمیت و کیفیت مایع منی و اسپرم در اختیار پزشک ناباروی مردان قرار خواهد داد. تجزیه و تحلیل مایع منی چهار عامل اصلی سلامت اسپرم را اندازه گیری می کند. که به شرح زیر است.
- تعداد اسپرم
- شکل اسپرم
- حجم مایع منی
- تحرکت اسپرم که به عنوان “حرکت اسپرم” نیز شناخته می شود.
قطعی ترین نمونه آزمایش اسپرم
پزشکان اغلب دو یا سه تجزیه و تحلیل اسپرم جداگانه انجام می دهند تا ایده خوبی از سلامت اسپرم بدست آورند. دکتر حقدانی فوق تخصص ناباروری مردان اصفهان در مقاله آنالیز اسپرم بهترین زمان برای آزمایش اسپرم طبیعی و نرمال، بیان می کند آزمایشات اندازه گیری اسپرم باید حداقل هفت روز از هم جدا و در طول دو تا سه ماه انجام شود. تعداد اسپرم می تواند به صورت روزانه متفاوت باشد. از گرفتن میانگین نمونه های اسپرم می تواند قطعی ترین نتیجه را بدست آورد.
تفسیر آزمایش اسپرم
تعداد اسپرم ها (Sperm count) یا (Density)، تعداد نرمال اسپرم ها ۱۵ میلیون در یک سی سی مایع منی یا ۴۰ میلیون اسپرم در کل حجم انزال می باشد. چنانچه تعداد اسپرمها کمتر از ۱۵ میلیون باشد الیگواسپرمی و اگر تعداد اسپرم ها صفر باشد آزوسپرمی گفته می شود.
آمادگی لازم پیش از انجام آزمایش آنالیز اسپرم
اگر دکتر فوق تخصص ناباروری مردان برای شما آزمایش اسپرم تجویز کرد باید به آزمایشگاهی که امکان انجام این آزمایش را دارد مراجعه کنید. مایع منی شما در آزمایشگاه جمعآوری میشود و مورد بررسی و آنالیز قرار خواهد گرفت. پیش از مراجعه به آزمایشگاه و برای داشتن آمادگی کافی، لازم است نکتههایی را رعایت کنید. پزشک یا آزمایشگاه معمولاً از شما میخواهد که به مدت سه تا شش روز قبل از این آزمایش از هر گونه فعالیت جنسی منجر به انزال پرهیز کنید.
آزمایش اسپرم
این کار کمک میکند تا تعداد اسپرمها در بالاترین حد خود باشد و همچنین باعث مطمئن تر بودن نتیجۀ آزمایش اسپرم خواهد شد. همچنین لازم است یک هفته قبل از انجام آزمایش، انزال داشته باشید. نداشتن فعالیت جنسی برای مدت طولانی میتواند منجر به فعالیت کمتر اسپرم شود. توصیه می شود که از چند روز قبل از انجام آزمایش اسپرموگرام سیگار نکشید و حتماً پزشک خود را از مصرف هر نوع دارو یا مکملی مطلع کنید.
چگونگی انجام آزمایش آنالیز اسپرم
در بهترین آزمایشگاه برای آزمایش اسپرم، یک ظرف تمیز درب دار در اختیار آقا قرار داده می شود و با مراجعه به دستشویی یا اتاق خاصی که ممکن است برای این کار تدارک دیده شده باشد، نسبت به جمعآوری مایع منی در ظرف اقدام کنید. خودارضایی رایج ترین روش برای جمع آوری مایع منی است. در این روش مرد باید خودش با تحریک آلت تناسلی باعث انزال شود. هنگام انزال باید تمام مایع منی در ظرف آزمایشگاه ریخته شود.
توصیه برای جمع آوری منی برای آزمایشگاه
با فرایند انجام آزمایش منی از هیچ روان کننده که حاوی چربی است نباید استفاده شود و بهتر است دست ها خوب شسته شده باشد. اگر امکان انزال به تنهایی برای مرد وجود نداشته باشد، در برخی از آزمایشگاه ها همسر می تواند وارد محل مخصوص شود و به او در این امر کمک کند. در این حالت آزمایشگاهها توصیه میکنند به هیچ عنوان هنگام جمعآوری مایع منی، دخولی انجام نشود. شاید این عمل در نتیجۀ آزمایش تأثیر منفی داشته باشد.
انجام آزمایش اسپرم در خانه
اگر مرد بخواهد نمونه مایع منی را در خانه تهیه کند، باید ظرف را حداکثر نیم تا یک ساعت بعد به آزمایشگاه یا کلینیک مورد نظر تحویل دهد. هنگام انتقال نمونه باید آن را دور از تابش مستقیم نور خورشید نگه داشت و اجازه گرم یا سرد شدن به آن داده نشود.
برای اینکه دمای نمونه به دمای بدن شما نزدیک باشد، بهتر است هنگام انتقال ظرف را به بدن خود بچسبانید. از آنجا که ممکن است نمونه مایع منی در روزهای مختلف متفاوت باشد، ممکن است دو یا سه نمونه در یک دورۀ سه ماهه بررسی شود. این کار به دقیق بودن نتیجۀ آزمایش شما کمک خواهد کرد.
نتایج آزمایش آنالیز اسپرم
دقت داشته باشید که ممکن است در آزمایشگاه های مختلف، مقادیر متفاوتی به عنوان مقدار طبیعی تلقی شود. به همین دلیل، بررسی نتایج آزمایش اسپرم باید توسط پزشک انجام شود. مواردی که معمولاً در آزمایش اسپرم مرود بررسی و آنالیز قرار داده می شود در ادامه مقاله آنالیز اسپرم بهترین زمان برای آزمایش اسپرم طبیعی و نرمال، بیان می شود.
حجم مایع منی
میزان اندازه مایع منی خارج شده در یک انزال مورد بررسی قرار میگیرد. مقدار بین 2 تا ۵ میلی لیتر در هر انزال طبیعی است. پایین یا بالا بودن غیر طبیعی حجم مایع ممکن است منجر به مشکلات باروری مردان شود.
زمان مایع شدن
در زمان انزال، مایع منی یک ژل غلیظ است که معمولاً ظرف 20 دقیقه پس از انزال به مایع تبدیل میشود. منظور از زمان مایع شدن منی، مدت زمان لازم برای تبدیل شدن آن از حالت ژله ای به حالت مایع می باشد. زمان مایع شدن بین 20 تا 30 دقیقه پس از جمع آوری نمونه طبیعی است و زمان طولانی برای مایع شدن منی ممکن است نشانه ای از عفونت در منی باشد.
تعداد اسپرمها
برای این اقدام، تعداد اسپرم موجود در هر میلی لیتر از مایع منی خارج شده در یک انزال شمارش خواهند شد. تعداد طبیعی اسپرمها 15 میلیون در یک سی سی مایع منی یا 40 میلیون اسپرم در کل حجم انزال می باشد. اگر تعداد اسپرم ها کمتر از 15 میلیون باشد الیگو اسپرمی و اگر تعداد اسپرم ها صفر باشد آزوسپرمی نامیده می شود.
مورفولوژی یا شکل اسپرم
جهت این مورد، درصد اسپرمهایی که شکل طبیعی دارند اندازه گیری می شوند. درصد شکل نرمال اسپرم ها در سیستم جدید حداقل 4% می باشد. اگر شکل اسپرم ها در نمونه ای کمتر از این رقم باشد، تراتواسپرمی گفته می شود. اسپرم ها ممکن است دو سر یا دو دُم، دم کوتاه، سر کوچک، سر سوزنی یا سر گرد به جای بیضی داشته باشند.
اسپرم های غیر طبیعی ممکن است قادر به حرکت به شکل طبیعی یا نفوذ در تخمک را نداشته باشند. در هر نمونۀ مایع منی معمولا تعدادی اسپرم غیرطبیعی یافت میشود، اما داشتن درصد بالایی از اسپرمهای غیرطبیعی ممکن است، مردان را نعمت پدر شدن محروم کند.
تحرک اسپرم
در سیستم درجه بندی جدید حرکت اسپرم ها در 3 گروه تقسیم می شوند که به شرح زیر است.
-
- حرکت پیشرونده یا Progressive motility
- حرکت غیر پیشرونده یا Non progressive motility
- بی حرکت یا Immotile
در این سیستم درصد حرکت پیشرونده اسپرم ها، Progressive motility حداقل 32 درصد و کل اسپرم های دارای حرکت باید حداقل 40 درصد باشند. اسپرم باید قادر به حرکت پیش رونده از طریق ترشحات دهانۀ رحم زن برای رسیدن به تخمک باشد. وجود درصد بالای اسپرم که نمی توانند به خوبی در دهانه رحم و لوله فالوپ حرکت کنند، ممکن است باروری را در مردان دشوار سازد.
مایع منی
میزان اسیدی یا قلیایی بودن میزان اسپرم را نشان خواهد داد. ph مایع منی از 1/7 تا 8 طبیعی می باشد. بالا یا پایین بودن غیرطبیعی ph مایع منی میتواند اسپرم را بکشد یا چگونگی حرکت یا نفوذ اسپرم در تخمک را تحت تأثیر خود قرار دهد.
گلبولهای سفید
در حالت طبیعی گلبول های سفید در مایع منی نباید وجود داشته باشد. وجود باکتری یا تعداد زیادی گلبولهای سفید ممکن است نشانه ای از عفونت در مایع منی باشد.
تست سطح فروکتوز
فروکتوز یک نوع قند است که انرژی لازم برای فعالیت اسپرم را فراهم می سازد. میزان فروکتوز، Fructose در مایع منی، Semen بیان گر قابلیت ترشحی کیسه های سمینال می باشد که تحت کنترل تستسترون، testosterone control است و به عنوان منبع اصلی انرژی اسپرم ها دارای اهمیت می باشد. هدف از تست فروکتوز اندازه گیری میزان فروکتوز در مایع منی و یا مایع پلاسما سمینال می باشد.
تست زنده بودن اسپرم ها یا VIABILITY
بررسی و آنالیز مایع منی که با نام آزمایش شمارش اسپرم هم شناخته میشود، سلامت و زنده بودن اسپرمهای یک مرد را مورد تحلیل قرار می دهد. در مواردی که اسپرم ها بی حرکت یا کم تحرک هستند، برای بررسی زنده بودن اسپرم از روشهای رنگ آمیزی ویژه استفاده خواهد شد. درصد میزان زنده بودن در سیستم جدید 58% در نظر گرفته شده است.
نبود اسپرم در مایع منی
تعداد کم اسپرم یا وجود نداشتن اسپرم، شاید ناشی از عوارضی همچون تورم بیضه، بیماری واریکوسل، سندرم کلاین فلتر و پرتودرمانی روی بیضه ها باشد. بیماری هایی مانند اوریون نیز میتواند باعث کوچک شدن یا آتروفی بیضه ها گردد. اگر تعداد کمی اسپرم در نمونۀ مایع منی وجود داشته باشد یا درصد بالایی از اسپرمها غیرطبیعی باشند، ممکن است آزمایشات بیشتری انجام شود.
آزمایش های دیگر ممکن است شامل اندازه گیری هورمون هایی مانند تستوسترون، هورمون لوتئینه کننده یا lh و پرولاکتین باشد. همچنین ممکن است نیاز به بررسی یک نمونه کوچک یا همان بیوپسی از بیضه ها نیز باشد تا تعداد اسپرم یا تحرک بسیار کم آن مورد بررسی قرار گیرد.
عوامل موثر در نتیجه آزمایش اسپرم
فوق تخصص ناباروری مردان در اصفهان بیان می کند اگر هر کدام از شرایط زیر در شما وجود داشت، ممکن است قادر به انجام این آزمایش نباشید یا نتایج آن دقیق نباشد.
- مصرف داروهای خاص : مصرف داروهایی مانند سایمتیدین، هورمون های مردانۀ تستوسترون یا زنانۀ استروژن، سولفاسالازین، نیتروفورانتوئین یا برخی از داروهای شیمی درمانی
- اعتیاد به مصرف برخی مواد : مصرف زیاد قهوه، کافئین، نوشابه، الکل، دخانیات و مواد مخدر
- داروهای گیاهی : مصرف داروهای گیاهی مانند دوزهای بالای اکیناسه
- ناقص بودن نمونۀ مایع منی : بیشتر در صورت جمع آوری نمونه با روشی غیر از خود ارضایی
- سرد شدن نمونۀ مایع منی
- قرار گرفتن مدت زمان طولانی در معرض تشعشعات یا برخی از مواد شیمیایی مانند آفتکش های خاص یا اسپرم کش ها و همچنین حرارت زیاد
- انزال نداشتن بیشتر از یک هفته
پرسش و پاسخ آزمایش اسپرم
زمانیکه صحبت از ناباروری به میان می آید، تقریبا در 40 درصد از موارد، این مسئله ناشی از مشکلات ناباروری در مردان است. به همین علت، زوج هایی که پس از مدتی طولانی موفق به باروری نشده اند، در اولین مرحله جهت اطمینان از باروری مرد، آزمایش منی توصیه می شود. در ادامه مبحث به چند سوال و پرس در مورد آزمایش اسپرم می پردازیم.
انجام آزمایش منی با چه هدفی توصیه می شود؟
اقدام به آزمایش منی با بررسی تعداد، شکل و تحرک اسپرم ها و سلامت کلی منی و اسپرم مورد بررسی و آنالیز قرار می گیرد.
الیگواسپرمی چیست؟
به تعداد کم اسپرم، از نظر فنی به عنوان الیگواسپرمی یا الیگوزواسپرمی شناخته می شود. الیگواسپرمی را می توان یک علت شایع ناباروری در مردان قلمداد کرد.
آزواسپرمی یا بی نطفگی در مردان چیست؟
بی نطفگی یا آزواسپرمی Azoospermia اختلالی است که در آن تعداد اسپرم های مرد در مایع منی صفر است. آقایان با این اختلال دارای میل و عملکرد جنسی طبیعی و صفات ثانویه جنسی نرمال هستند و فقط مشکل باروری دارند. دو علت کلی آزواسپرمی، انسدادی و غیر انسدادی می باشند. درباره آزواسپرمی انسدادی و غیر انسدادی بیشتر بدانید.
بهترین زمان برای آزمایش اسپرم چه وقت است؟
آقای آزمايش دهنده بايد 3 تا چهار روز پس از آخرين انزال و يا مقاربت جنسی برای ارایه نمونه اسپرم مراجعه کند. يک بار انزال صورت پذيرفته و سپس سه تا 4 روز از انزال خودداری کرده و جهت ارایه دوباره نمونه اقدام نمايد.
انجام دادن آزمایش منی برای چه افرادی مناسب است؟
اگر زن و مرد بعد از تلاش های فراوان و بدون اقدام برای جلوگیری از روش های بارداری بعد از گذشت 9 تا یکسال موفق به بارداری نشده باشند، انجام آزمایش منی می تواند احتمال وجود اختلالات مرتبط با اسپرم را مشخص، بررسی و مورد ارزیابی قرار دهد.
نتایج غیر طبیعی اسپرم ها به چه معناست؟
اسپرمهای غیرطبیعی در رسیدن و نفوذ به تخمکها مشکل خواهند داشت و این امر لقاح را دشوار میکند. نتایج غیر طبیعی می تواند نشان دهنده موارد زیر باشد:
- ناباروری
- عفونت در منی
- عدم تعادل هورمونی
- یک بیماری مانند دیابت
- نقص های ژنی
- قرار گرفتن در معرض تشعشع
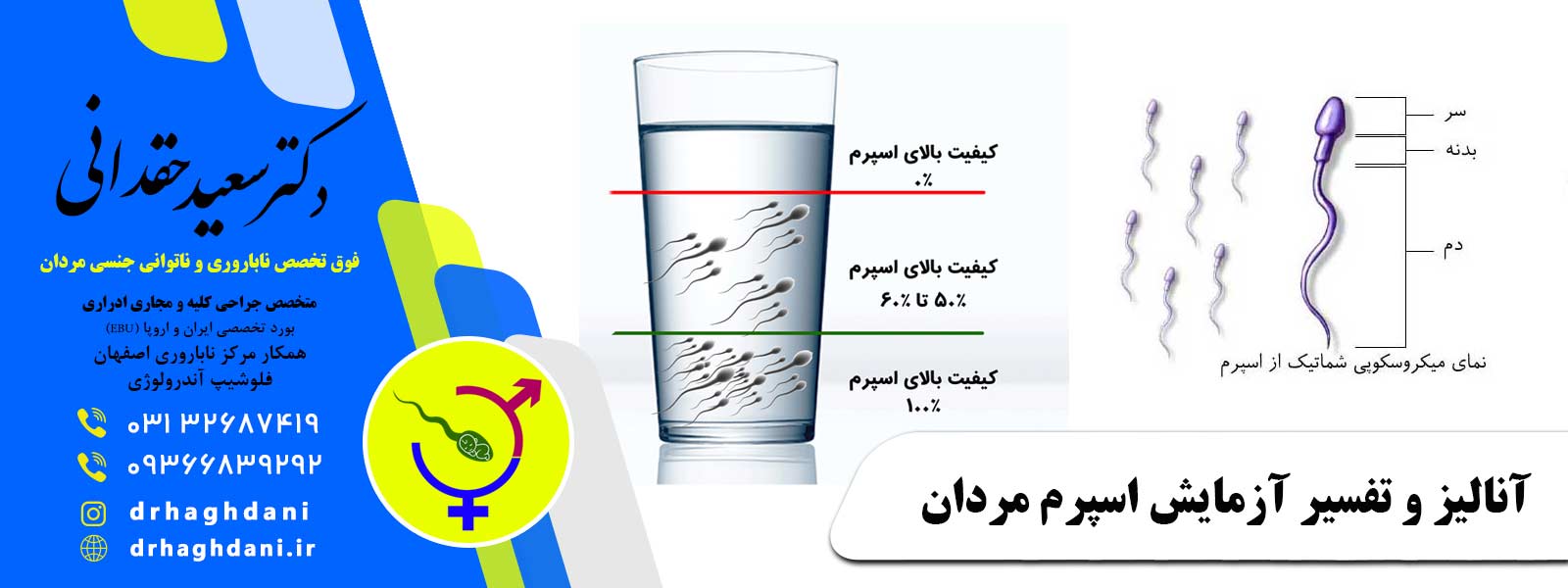
آیا آزمایش اسپرم در خانه ممکن است؟
جواب بله است. برای این کار باید یک لیوان شفاف بردارید و آن را از آب پر کنید. زمانی که مایع منی بعد از انزال از شما خارج شد، مایع منی خود را درون لیوان آب بریزید و حدود دو تا سه دقیقه صبر کنید. چنانچه مایع منی در آب ته نشین شد، بدان معناست که کیفیت اسپرم شما بسیار خوب است.
تراتواسپرمی یا تراتزواسپرمیا چیست؟
حالت تراتواسپرمی یا تراتزواسپرمیا به زمانی گفته می شود که تعداد زیادی از اسپرم ها دچار تغییرات ساختاری غیر طبیعی شده اند و یا به اصطلاح تعداد اسپرم های سالم در مرد کاهش پیدا کرده است. این شرایط نیز ممکن است منجر به مشکلات جدی در مردان از جمله نازایی مردان شود.
سندرم کلاین فلتر چیست؟
بیماری سندرم کلاین فلتر، Klinefelter syndrome به علت زیاد بودن کروموزوم های جنسی در مرد ایجاد می شود. فرمول جنسی کروموزوم های مرد در شرایط طبیعی xy میباشد ولی در این بیماری فرد دارای یک x اضافی خواهد بود و در موارد نادری دارای ۲ الی ۳x اضافه میباشد. همچنین سطح استروژن خون این افراد بالاتر از حد طبیعی مشاهده می شود.
توصیه دکتر حقدانی فوق تخصص ناباروری مردان
سایت رسمی دکتر سعید حقدانی درمان پزشکی ارایه نمی کند. این مجله آنلاین در حوزه سلامت مردان و افزایش دانش مخاطبان خود در حوزه بیماری های کلیه و مجاری ادرای، درمان ناباروری مردان و بهبود عملکرد دستگاه تناسلی مردان با مخاطبین خود زبان ساده و قابل فهم ارتباط برقرار می کند. چنانچه مشکلی در زمینه سلامت دارید با مشاوره از بهترین متخصصین سلامت به سلامتی خود اهمیت بدهید تا درمان متناسب با شرایط تان را به شما ارائه دهند.
سلب مسئولیت
از آنجایی که مطالب حوزه پزشکی از حساسیت بالایی برخوردار هستند، مطالب منتشر شده در مقاله آنالیز اسپرم بهترین زمان برای آزمایش اسپرم طبیعی و نرمال، اعم از فیلم، عکس، نوشته و پادکست، هرگز جایگزین نظرات و توصیه های تخصصی پزشکان نخواهد بود و مخاطبان هرگز نباید از این مطالب به عنوان جایگزین توصیه پزشک یا افراد مراقبت های بهداشتی استفاده کنند. دکتر حقدانی توصیه می کنند چنانچه سوالی دارید می توانید از انتهای همین پست، سئوال خود را بپرسید تا در اسرع وقت پاسخگوی نیاز شما باشند.

